بينما نتفاعل مع العالم من حولنا بأقدامنا الراشدة والرشيقة، بقوة يدينا الصلبة، يعتبر العظم بمثابة العمود الفقري لحياتنا، يدعمنا ويحمينا في كل خطوة نخطوها. لكن، ماذا لو كانت هذه الحماية تتلاشى ببطء؟ ماذا لو بدأت العظام تصبح هشة كالزجاج؟ هذا هو سردنا لمرض غامض يعرف بـ “مرض العظم الزجاجي”، حيث يتحول العظام من مصدر للقوة إلى زجاج يتمكن من تحطيمه بأبسط الإجهادات.
سنخوض سويًا في هذا المقال رحلة إلى عالم يعج بالتحديات والتساؤلات حول هذا المرض النادر، الذي يتسبب في تغيير حياة المرضى بشكل كامل. دعونا نستكشف معًا أسبابه، وتأثيراته، وأحدث التطورات في عالم علاجه…
محتويات المقال :
جذور المرض واكتشافه:
يُعتقد أنّ مرض العظم الزجاجي Osteogenesis Imperfecta (OI)، ويُعرف أيضًا بـ “تكوّن العظم الناقص” أو “متلازمة العظام الهشّة”، موجود منذ فجر التاريخ. فقد تمّ العثور على بقايا عظمية تدلّ على إصابة بعض الأشخاص بهذا المرض في حضارات مختلفة، مثل مصر القديمة وبلاد الرافدين.

وفي عام 1788، قام الطبيب الفرنسي “بيير فريديريك بوزو” بوصف أول حالة لمرض العظم الزجاجي بشكلٍ دقيق…
يصيب تكوّن العظم الناقص ما يقارب الشخص بين كل 10.000-20.000 ألف شخص، حيث يوجد ما يقارب الـ50.000 حالة في الولايات المتحدة الأمريكية لوحدها. وينتشر بشكل متساوي بين كل من الذكور والإناث. [2][1]
تعريف مرض العظم الزجاجي وأسبابه:
هو حالة طبية نادرة تتسم بضعف في كثافة العظام وهشاشتها، مما يجعلها أكثر عرضة للكسور والتشققات، حتى بسبب الإجهادات البسيطة. ينشأ هذا الضعف نتيجة لنقص في كثافة المعدنيات في العظام، مثل الكالسيوم والفوسفور، مما يؤثر سلبًا على قوتها ومتانتها. وتعود أسباب هذا النقص إلى عوامل فسيولوجية أو راثية مختلفة، بما في ذلك اضطرابات في عملية تكوين العظام أو زيادة في تفكك العظام بسرعة أكبر من ترميمها. إضافة إلى العوامل البيئية (كالتغذية ومستوى النشاط البدني والتعرض لضوء الشمس وغيره)…
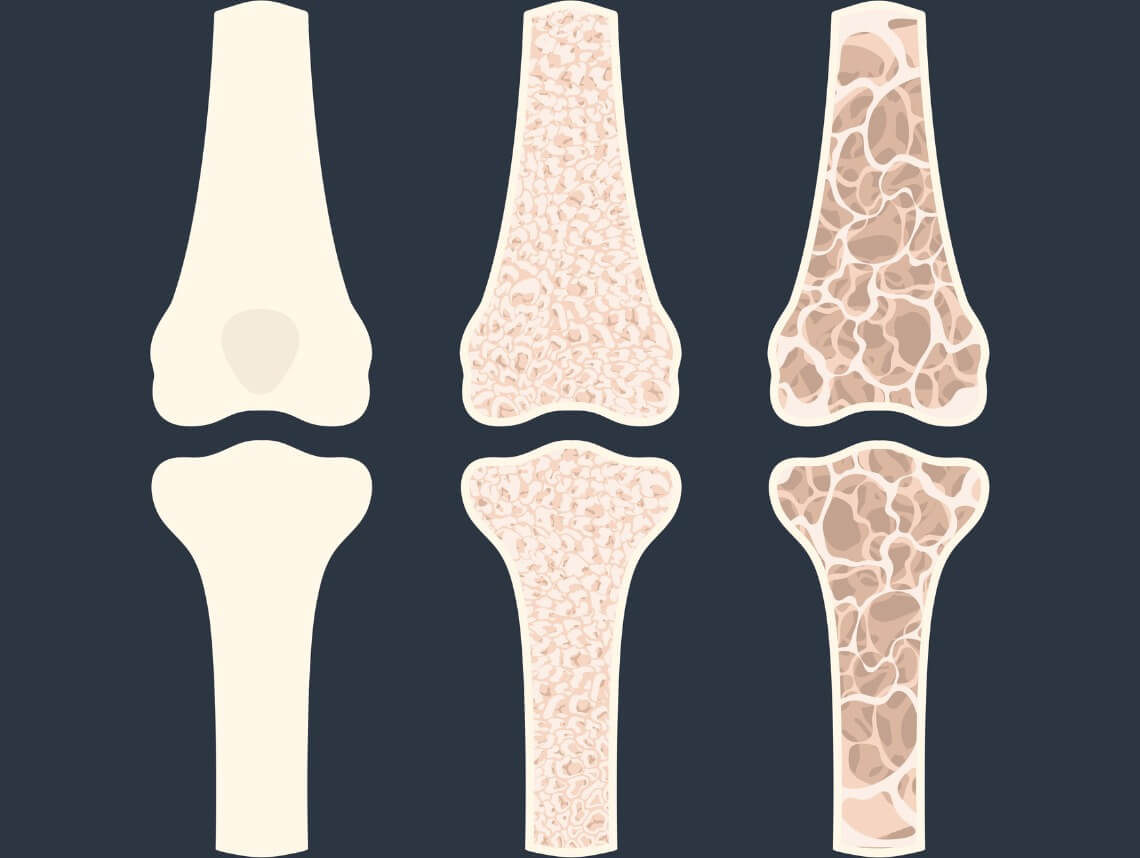

لكننا في هذا المقال سنتطرق للعوامل الوراثية التي تسبب هذا المرض:
من الناحية الوراثية، يُعَزَّز المرض بسبب حدوث طفرات في أحد الجينات المسؤولة عن تكوين النوع الأول من الكولاجين في الجسم. حيث يعتبر الكولاجين النوع الأول مادة أساسية في بنية العظام والجلد والأنسجة الضامة الأخرى. حدوث طفرة في تكوين النوع الأول من الكولاجين يؤدي إلى تكون “عظم ناقص التكوين”، أي عظم هش وسهل الكسر بسبب فقدانه للمتانة والصلابة التي يوفرها الكولاجين السليم.
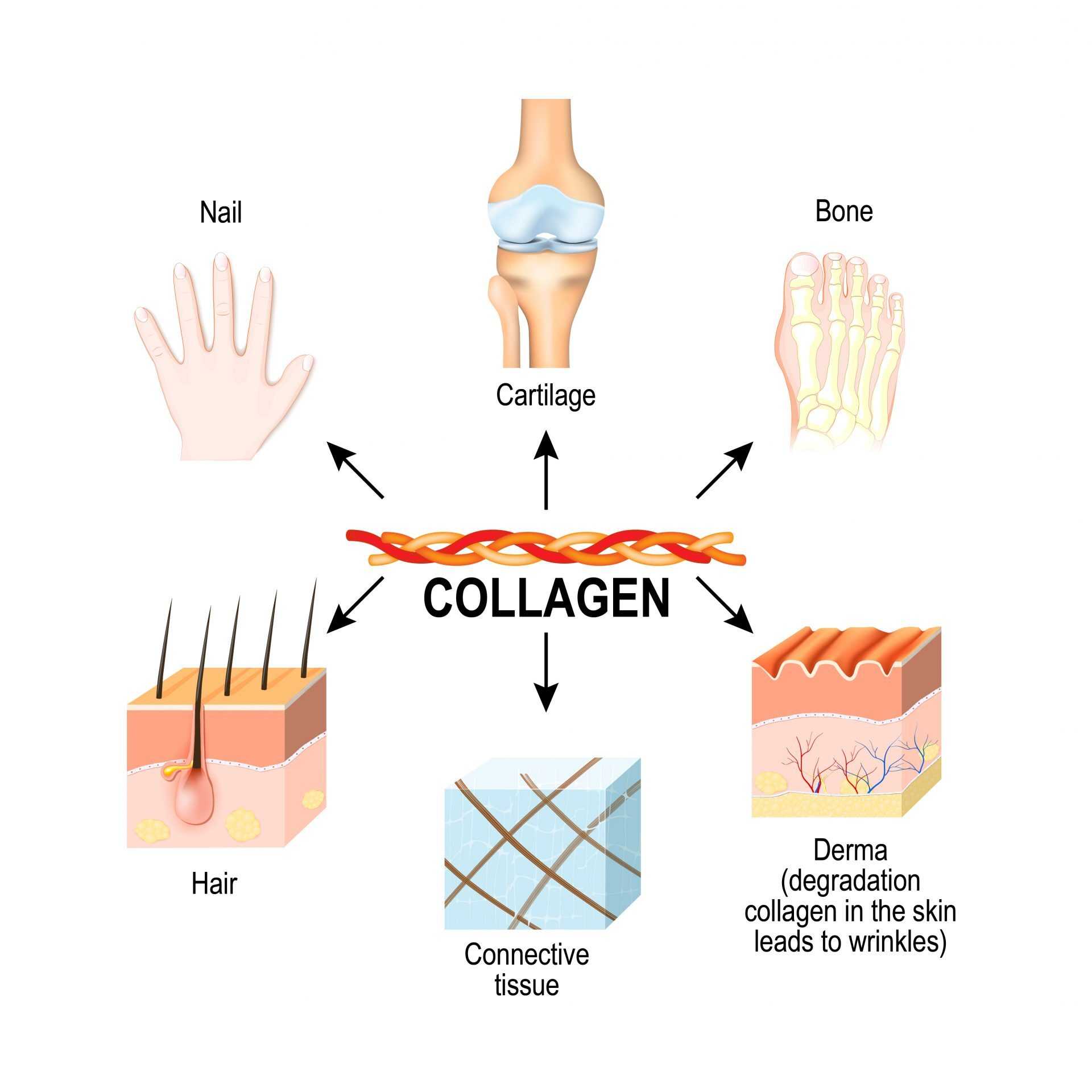
من أبرز جينات الكولاجين المهمة في عملية تكوين العظام هي:
- COL1A1 وCOL1A2: يُعتبر هذان الجينان من أهم الجينات التي تُشفر لإنتاج الكولاجين النوع الأول. هذا النوع من الكولاجين يُعتبر الأساسي في بنية العظام والأنسجة الضامة الأخرى.
- COL2A1: هذا الجين يُشفر لإنتاج الكولاجين النوع الثاني الذي يلعب دورًا هامًا في تكوين غضاريف المفاصل.
- COL5A1 وCOL5A2 وCOL5A3: هذه الجينات تُشفر لإنتاج الكولاجين النوع الخامس، الذي يساهم في تكوين الألياف الناعمة في الأنسجة الضامة.
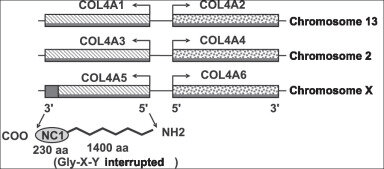
تحتوي هذه الجينات على المعلومات الوراثية التي تحدد هيكل ووظيفة الكولاجين المنتج، وأي تغير أو طفرة في هذه الجينات قد يؤدي إلى تشوهات في الكولاجين المنتج، مما يمكن أن يؤدي في بعض الحالات إلى حدوث مرض العظم الزجاجي أو أمراض أخرى ذات صلة بالعظام والأنسجة الضامة.[2][1]
يمكنك معرفة المزيد حول بروتين الكولاجين وخصائصه من خلال مقالنا هنا
أنواعه:
هناك أنواع مختلفة من هذا المرض، وتختلف هذه الأنواع في الوراثة والتأثير على العظام. ومن بين أنواعه الشائعة:
- مرض العظم الزجاجي النوع I (OI): يُعتبر OI النوع الأكثر شيوعًا، وهو ناتج عن طفرات في جينات الكولاجين النوع الأول. يتسبب هذا النوع في عظام هشة وكسور متكررة، وقد تتراوح شدة الأعراض بين الأفراد المصابين.
- مرض العظم الزجاجي النوع II (OI): يعتبر هذا النوع من المرض أكثر خطورة وندرة من OI النوع I. يتسبب هذا النوع في تشوهات خطيرة في العظام، والتي قد تؤدي إلى وفاة الطفل في مراحل الطفولة المبكرة نتيجة لمشاكل التنفس والتغذية.
- مرض العظم الزجاجي النوع III (OI): يتميز هذا النوع بأعراض شديدة مثل تشوهات العظام وتقصر القامة والكسور المتكررة. يمكن أن يكون مرض العظم الزجاجي النوع III أكثر تشابهًا مع مرض العظم الزجاجي النوع II في بعض الحالات.
- مرض العظم الزجاجي النوع IV (OI): يتسبب هذا النوع في أعراض متوسطة إلى شديدة من مرض العظم الزجاجي، مع تشوهات في العظام وكسور متكررة.
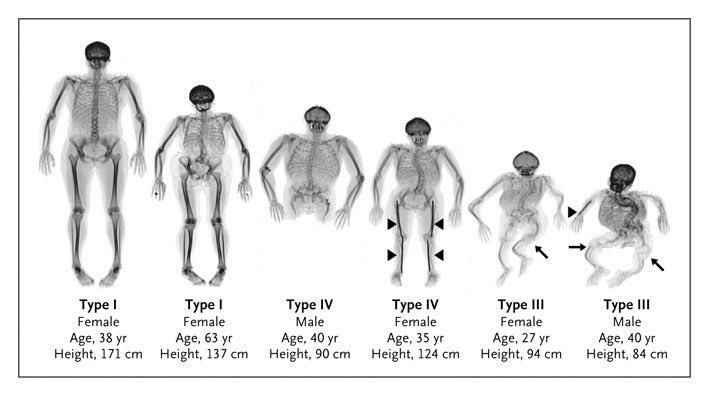
تُصنَّف الأنواع المذكورة أعلاه تحت فئة Osteogenesis Imperfecta (OI)، ولكن هناك أيضًا أنواع أخرى من مرض العظم الزجاجي تُصنَّف بشكل منفصل، وتختلف في الأسباب والأعراض والتأثيرات على العظام.[2][1]
وراثة مرض العظم الزجاجي:
تعتمد وراثته على عدة أنماط وراثية مختلفة. يمكن أن تُشارك الوراثة في تطوير المرض بسبب الطفرات في الجينات المسؤولة عن تكوين الكولاجين، كما ذُكر في الشرح السابق.
- الوراثة الجسمية السائدة: في هذا النوع من الوراثة، يكفي أن يكون جين واحد مصاب بالطفرة في أحد الأبوين ليظهر المرض على الطفل. وغالبًا ما يكون لدى أحد الأبوين مرض العظم الزجاجي، ولكن يتميز المرض الذي ينتج عن هذا النوع من الوراثة بأنه يكون أقل حدة.
- الوراثة المتنحية: هنا يجب أن يكون الجين المصاب موجودًا في كلا الأبوين لظهور المرض. وفي هذه الحالة، لا تظهر الأعراض عادةً على الأبوين، ولكن الأبناء الذين يحملون الجين المصاب قد يظهرون أعراض المرض.
- الوراثة المرتبطة بالجنس: هنا يكون الطفرة الجينية المسببة للمرض موجودة على إحدى الكروموسومات الجنسية X أو Y. قد يكون المرض أكثر شيوعًا لدى الذكور إذا كان الجين المصاب موجودًا على كروموسوم X، نظرًا لأن الذكور لديهم كروموسوم واحد X وكروموسوم Y.
- الطفرات العشوائية: في بعض الحالات، يمكن أن تحدث الطفرات في الجينات بشكل عفوي ومفاجئ، دون أن يكون لها علاقة بتوارثها من الأبوين. وقد تؤدي هذه الطفرات إلى تطوير أشكال أكثر شدة من مرض العظم الزجاجي، ولا يكون هناك تاريخ عائلي للمرض في هذه الحالات.
كما ذكرنا سابقًا، أن تطور المرض وانتقاله يعتمد على مجموعة متنوعة من العوامل الوراثية والبيئية، وقد تكون الوراثة جزءًا فقط من الصورة الكاملة.[2][1]
أعراضه:
أعراض مرض العظم الزجاجي يمكن أن تتفاوت بين الأفراد وتعتمد على نوع وشدة المرض. ومع ذلك، فإن بعض الأعراض الشائعة تشمل ما يلي:
- كسور متكررة: يعتبر كسر العظام نتيجة لهشاشة العظام هو العرض الأساسي لمرض العظم الزجاجي. يمكن حدوث الكسور بسهولة حتى من الإجهادات البسيطة، وتكون الكسور شائعة خاصة في العمود الفقري والأذرع والأرجل.
- آلام العظام: يعاني الأشخاص المصابون بمرض العظم الزجاجي في بعض الأحيان من آلام في العظام، وخاصة بعد حدوث كسور أو مناورات جسمانية معينة.
- تشوهات العظام: قد تؤدي هشاشة العظام إلى تشوهات في هيكل العظام، مما يمكن أن يؤثر على الشكل الطبيعي للعظام ويسبب مشاكل في الحركة والوظيفة.
- قصر القامة: نتيجة للكسور المتكررة وتشوهات العظام، قد يتطور قصر القامة لدى الأفراد المصابين بمرض العظم الزجاجي.
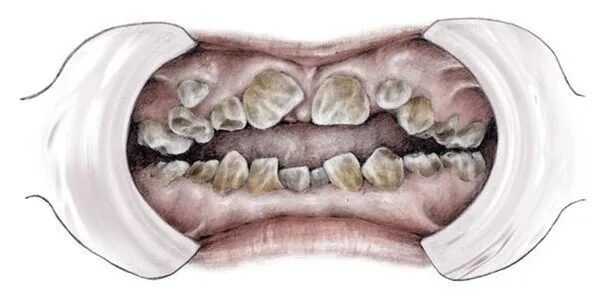
- مشاكل الأسنان: قد تظهر مشاكل في الأسنان مثل تسوس الأسنان وفقدان الأسنان بشكل أكثر شيوعًا لدى الأشخاص المصابين بمرض العظم الزجاجي.
- ضعف العضلات: قد يعاني بعض الأشخاص المصابين بمرض العظم الزجاجي من ضعف في العضلات نتيجة لتقوس العظام وتشوهاتها.[2][1]
تشخيص تكوّن العظم الناقص:
التشخيص يتطلب تقييمًا شاملاً للأعراض والتاريخ الطبي، بالإضافة إلى استخدام عدة طرق تشخيصية. من بين الطرق الشائعة لتشخيص المرض:
- التاريخ الطبي والفحص البدني: يقوم الطبيب بجمع معلومات مفصلة عن التاريخ الطبي للمريض، بما في ذلك الأعراض التي يعاني منها وتاريخ الكسور السابقة وأي تاريخ عائلي لمرض العظم الزجاجي. يجري الطبيب أيضًا فحصًا بدنيًا لتقييم العظام والتحقق من وجود تشوهات أو علامات أخرى.
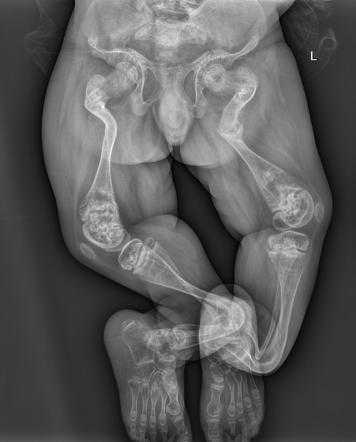
- الفحوصات الشعاعية: تعتبر الصور الشعاعية من أهم الفحوصات لتشخيص مرض العظم الزجاجي، حيث يمكن أن تظهر علامات الهشاشة العظمية وتشوهات العظام على الصور الشعاعية.
- اختبارات الدم: يمكن أن تُجرى اختبارات الدم لقياس مستويات المعادن الهامة لصحة العظام مثل الكالسيوم وفيتامين د والفوسفات.
- اختبارات الجينات: في حالة الاشتباه في وجود مرض العظم الزجاجي الوراثي، قد يتم إجراء اختبارات جينية لتحديد الطفرات في الجينات المسؤولة عن المرض (جينات الكولاجين).
- اختبارات الحالة العظمية: تشمل هذه الاختبارات اختبارات كثافة العظام (DEXA scan) لتقييم كثافة العظام ومعرفة مدى هشاشتها.
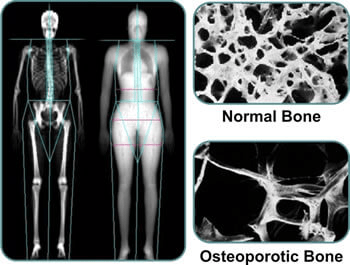
يجب أن يقوم الطبيب بتحليل البيانات المتاحة من هذه الفحوصات والاستنتاجات المستفادة منها لتحديد ما إذا كان المريض مصابًا بمرض العظم الزجاجي ونوعه وشدته، ومن ثم وضع خطة علاجية مناسبة.[2][1]
العلاج:
علاج مرض العظم الزجاجي يهدف إلى تخفيف الأعراض وتقليل خطر الكسور وتحسين نوعية الحياة للأشخاص المصابين. العلاج قد يشمل ما يلي:

- الرعاية الطبية المتخصصة: يتطلب علاج مرض العظم الزجاجي التعامل مع فريق طبي متعدد التخصصات، بما في ذلك أطباء العظام وأخصائيي الجراحة العظمية وأطباء الأطفال وأخصائيي التغذية وغيرهم.
- العلاج الدوائي: يمكن أن يشمل العلاج الدوائي تناول الأدوية التي تساعد في تقوية العظام وتحسين كثافتها، مثل البيسفوسفونات والكالسيترول وفيتامين د.
- العلاج الفيزيائي: يمكن أن يساعد العلاج الطبيعي في تحسين القوة العضلية والتوازن والمرونة، مما يقلل من خطر الكسور.

- الأدوية المضادة للآلام: قد يتم وصف الأدوية المضادة للآلام لمساعدة في تسكين الآلام المصاحبة للكسور والآلام العامة.
- التدخل الجراحي: في حالات الكسور الشديدة أو التشوهات العظمية الخطيرة، قد يكون الجراحة ضرورية لتصحيح التشوهات وتثبيت الكسور.
- العناية الذاتية: يمكن للأشخاص المصابين بمرض العظم الزجاجي اتخاذ إجراءات للعناية بالعظام، مثل الحفاظ على نظام غذائي غني بالكالسيوم والفيتامين د وممارسة التمارين الرياضية المناسبة.
يجب أن يتم تحديد العلاج المناسب لكل حالة بناءً على خصائص المرض وشدته، ويجب أن يتم ذلك بالتعاون مع الطبيب المعالج والفريق الطبي المختص.[2][1]
أبحاث علمية حول مرض العظم الزجاجي:
العلاج الجيني:
1- Curative Cell and Gene Therapy for Osteogenesis Imperfecta
2- Osteogenesis Imperfecta: Current and Prospective Therapies
العلاج بالخلايا الجذعية:
1- Stem Cell Therapy as a Treatment for Osteogenesis Imperfecta
2- Mesenchymal stem cells in the treatment of osteogenesis imperfecta
تحسينات في العلاج الطبيعي:
1- https://www.physio-pedia.com/Osteogenesis_Imperfecta
مراجع ومصادر:
سعدنا بزيارتك، جميع مقالات الموقع هي ملك موقع الأكاديمية بوست ولا يحق لأي شخص أو جهة استخدامها دون الإشارة إليها كمصدر. تعمل إدارة الموقع على إدارة عملية كتابة المحتوى العلمي دون تدخل مباشر في أسلوب الكاتب، مما يحمل الكاتب المسؤولية عن مدى دقة وسلامة ما يكتب.





التعليقات :
عذراً، التعليقات معطلة.