مرض ألكابتونيوريا Alkaptonuria، المعروف أيضًا باسم “البول الأسود”، هو اضطراب وراثي نادر يصيب الأفراد بسبب طفرة جينية. يؤدي هذا الاضطراب إلى عدم قدرة الجسم على تحلل بعض الأحماض الأمينية بشكل صحيح، مما يتسبب في تراكم حمض الهوموجنتيسيت في الجسم. ويرجع سبب هذا التراكم إلى نقص في الإنزيم الذي يلعب دورًا في عملية تحلل هذه الأحماض، والذي ينتج عن طفرة جينية معينة.
ما يلي تاريخ هذا المرض عبر السنين;
محتويات المقال :
تاريخ مرض بِيلَة الكابتونِيَّة (ألكابتونيوريا) واكتشافه:
العصور الوسطى:
- أولى الملاحظات: تمّت ملاحظة أعراض مرض ألكابتونيوريا لأول مرة في العصور الوسطى، حيث وصف بعض الأطباء حالات غامضة لأشخاص يعانون من بول داكن وألم في المفاصل.
- صعوبة التشخيص: في ذلك الوقت، لم يكن هناك فهم واضح للسبب الكامن وراء هذه الأعراض، مما جعل التشخيص صعبًا.
- تسمية المرض:
- الاسم اللاتيني: Alkaptonuria، مشتق من الكلمات اليونانية “alkapton” (قلوي) و”ouron” (بول).
- الاسم العربي: بِيلَة الكابتونِيَّة، ترجمة مباشرة للاسم اللاتيني.
في القرن التاسع عشر:
- تقدم في الفهم:
- 1819: اكتشف الكيميائي الفرنسي “أنتوان فرانسوا دافريل” وجود مادة كيميائية غير معروفة في بول مرضى بِيلَة الكابتونِيَّة.
- 1842: حدد الكيميائي الألماني “كارل شتيلر” هذه المادة بأنها حمض الهوموجنتيسيك.
- ربط الأعراض بالسبب:
- 1882: اقترح الطبيب البريطاني “أركيبالد غارود” أنّ تراكم حمض الهوموجنتيسيك في الجسم هو سبب أعراض مرض بِيلَة الكابتونِيَّة.
- 1902: أكد الطبيب الألماني “كارل فون نوردنغ” نظرية غارود من خلال تحليل عينات من أنسجة مرضى ألكابتونيوريا.
خلال القرن العشرين:
- فهم الوراثة:
- 1923: اقترح الطبيب الأمريكي “أرشيبالد غارود” أنّ مرض ألكابتونيوريا ينتقل عن طريق الوراثة.
- 1953: حدد عالم الوراثة البريطاني “جون بيدفورد سوليفان” الجين المسؤول عن المرض على الكروموسوم 3.
- تطور العلاجات:
- 1954: تمّ استخدام فيتامين ج لأول مرة كعلاج للمرض، حيث يساعد على تقليل تراكم حمض الهوموجنتيسيك في الجسم.
- 1980s: تمّ تطوير نظام غذائي خاص للأشخاص المصابين، يقلل من تناول التيروزين والفينيل ألانين، وهما حمضان أمينيان يُنتجان حمض الهوموجنتيسيك.
القرن الحادي والعشرين:
- علاجات جديدة:
- 2008: تمّ الموافقة على عقار ” nitisinone” لعلاجه في أوروبا، حيث يعمل على تقليل إنتاج حمض الهوموجنتيسيك في الجسم.
- 2014: تمّ الموافقة على عقار ” nitisinone” لعلاج مرض ألكابتونيوريا في الولايات المتحدة.
- العلاج الجيني:
- أبحاث جارية: يتمّ إجراء أبحاث مكثفة لتطوير علاج جيني،
- الهدف: إصلاح الجين المعطوب أو إدخاله إلى الجسم لمنع تراكم حمض الهوموجنتيسيك.
الخلاصة:
- مرّ مرض بِيلَة الكابتونِيَّة برحلة طويلة من الاكتشاف إلى الفهم والعلاج.
- ساهمت جهود العلماء والأطباء على مرّ السنين في تحسين فهم المرض وتطوير علاجات أكثر فعالية.
- لا تزال هناك حاجة إلى المزيد من الأبحاث لتطوير علاج شافٍ للمرض.
انتشار مرض بِيلَة الكابتونِيَّة (ألكابتونيوريا) وتوزعه:
- مرض نادر: يُعدّ مرض ألكابتونيوريا مرضًا نادرًا، حيث يُصيب حوالي 1 من بين 250.000 شخص.
- معدل حدوثه: يُقدّر معدل حدوث بحوالي 1 لكل مليون مولود جديد.
توزيع المرض:
- لا يُوجد توزيع جغرافي محدد لمرض بِيلَة الكابتونِيَّة، لكنه موجود في جميع أنحاء العالم.
- مناطق انتشاره:
- سلوفاكيا: حيث يُصيب حوالي 1 من بين 10.000 شخص.
- الجمهورية الدومينيكية: حيث يُصيب حوالي 1 من بين 14.000 شخص.
- مناطق أخرى: يوجد أيضًا في مناطق أخرى مثل الولايات المتحدة الأمريكية وأوروبا وآسيا.
أسبابه:
بِيلَة الكابتونِيَّة أو ألكابتونيوريا هوَ مَرض وراثي خَلقي سببه نَقص الإنزيم الضروري لِتحليل الحمضين الإمينيين تيروسين (Tyrosine) و فينيل ألانين (Phenylalanine) مما يؤدي إلى تراكُم حمض أكسيداز هوموجنتيزات (Homogentisate Oxidase) في الدَم والبول.
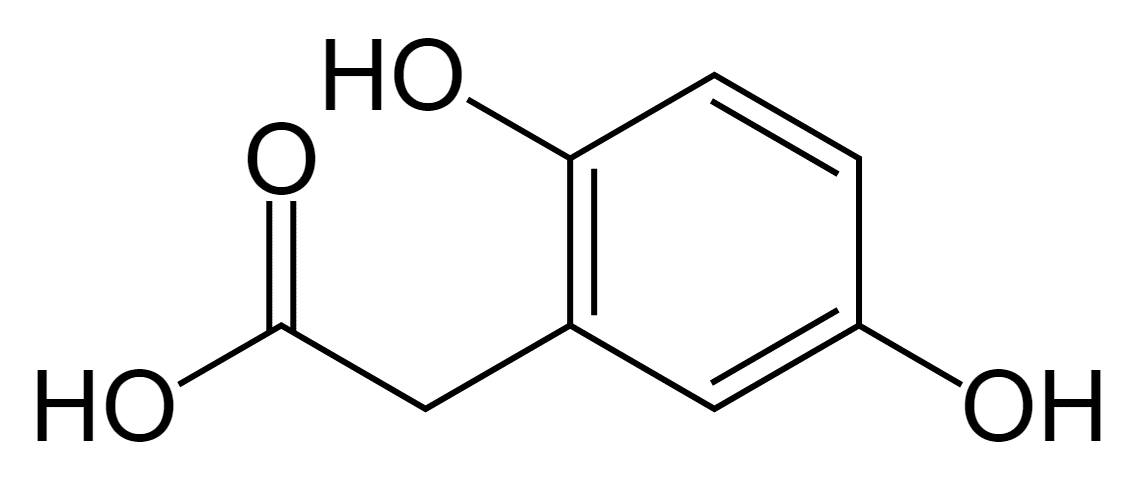
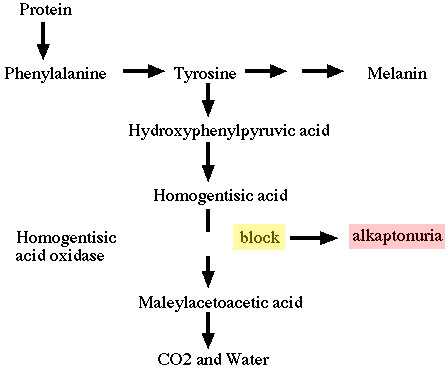
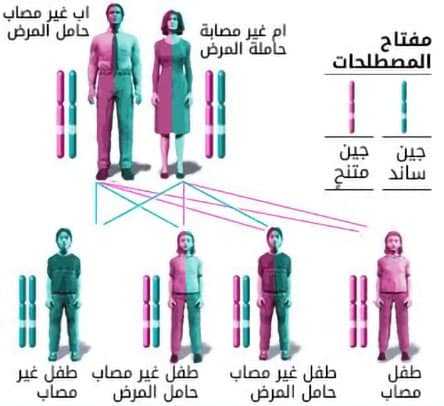
انتقال المرض:
يُعدّ الألكابتونيوريا مرضًا متنحيًا Autosomal Recessive. هذا يعني أنّ الشخص لا يُصاب بالمرض إلا إذا ورث نسختين معيبتين من الجين من كلا الوالدين.
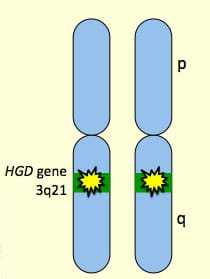
اسم الجين وموقعه في مرض بِيلَة الكابتونِيَّة (ألكابتنيوريا):
اسم الجين:
- اسم الجين العلمي: HGD (Homogentisate 1,2-dioxygenase gene)
- اسم الجين الشائع: جين هيدروكسيلاز الهوموجنتيسيك
موقعه:
- الكروموسوم: 3
- الموقع: 3p21
وظيفة الجين:
- يُنتج هذا الجين إنزيم هيدروكسيلاز الهوموجنتيسيك، وهو إنزيم ضروري لتحويل مادة كيميائية تسمى حمض الهوموجنتيسيك إلى مادة أخرى.
الطفرة:
- يحدث مرض بِيلَة الكابتونِيَّة بسبب طفرة في جين HGD. تؤدي هذه الطفرة إلى إيقاف أو تقليل نشاط إنزيم هيدروكسيلاز الهوموجنتيسيك، مما يؤدي إلى تراكم حمض الهوموجنتيسيك في الجسم.
أنواع الطفرات:
- تتنوع أنواع الطفرات التي تؤثر على جين HGD، تشمل:
- طفرة الحذف: تُعدّ أكثر أنواع الطفرات شيوعًا، حيث يتمّ حذف جزء من الجين.
- طفرة الاستبدال: يتمّ استبدال قاعدة واحدة أو أكثر من قواعد الحمض النووي في الجين بقاعدة أخرى.
- طفرة الإدراج: يتمّ إدراج قاعدة واحدة أو أكثر من قواعد الحمض النووي في الجين بين قاعدتين موجودتين.
- طفرة التكرار: يتمّ تكرار جزء من الجين مرة واحدة أو أكثر.
تأثير الطفرة:
- قد تؤثر هذه الطفرات على الجين بشكل مختلف، مما يؤدي إلى تنوع شدة أعراض مرض بِيلَة الكابتونِيَّة.
أعراض شائعة:
- تلون البول باللون الداكن: يُعدّ هذا أول علامات بِيلَة الكابتونِيَّة، ويظهر غالبًا منذ الولادة. يتحول لون البول إلى اللون الداكن بسبب تراكم حمض الهوموجنتيسيك فيه.

- ألم المفاصل: عادةً ما يبدأ ألم المفاصل في الظهور بعد سن 30 عامًا.
- التهاب المفاصل العظمي: تتلف الغضاريف في المفاصل، ممّا يُسبب ألمًا وتيبسًا وصعوبة في الحركة.
- التهاب المفاصل الروماتويدي: قد يُصاب بعض الأشخاص بالتهاب المفاصل الروماتويدي.
- تلف صمامات القلب: تتراكم مادة حمض الهوموجنتيسيك على صمامات القلب، ممّا قد يُؤدّي إلى ضيقها أو قصورها.
- أعراض تلف صمامات القلب: ضيق التنفس، وألم الصدر، والتعب، والانتفاخ في الساقين، وعدم انتظام ضربات القلب.
- حصى الكلى: تتشكل حصى الكلى من مادة حمض الهوموجنتيسيك.
- أعراض حصى الكلى: ألم شديد في أسفل الظهر أو الجانب، وغثيان، وقيء، ودم في البول.
- ترسبات في الأعضاء الأخرى:
- قد تتراكم مادة حمض الهوموجنتيسيك في أعضاء أخرى، مثل الكبد والرئتين، ممّا قد يُؤدّي إلى تلفها.
- أعراض تلف الكبد: اصفرار الجلد والعينين، والتعب، وفقدان الشهية، والغثيان والقيء.
- أعراض تلف الرئتين: ضيق التنفس، والسعال، وألم الصدر.
- تأثيرات جلدية: قد يتحول لون الجلد إلى اللون الأزرق أو الرمادي بسبب تراكم حمض الهوموجنتيسيك في الجلد.
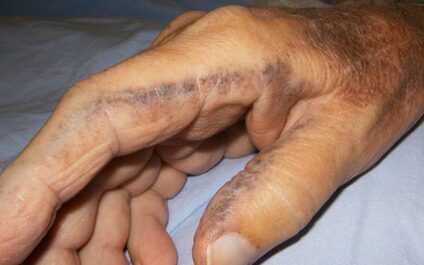
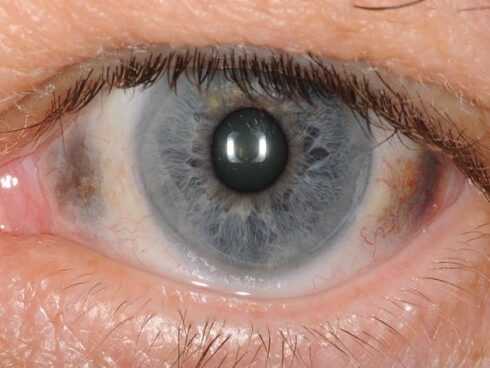
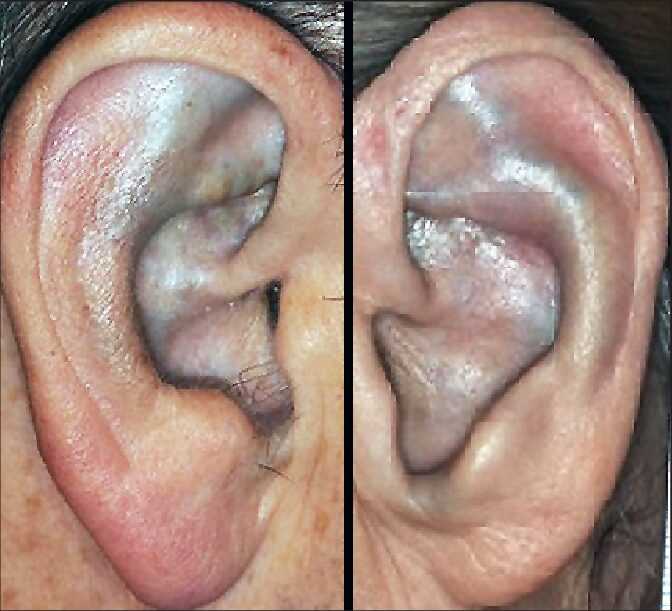
- ضعف المناعة: قد يكون المرضى أكثر عرضة للإصابة بالعدوى بسبب ضعف جهاز المناعة.
تشخيص مرض بِيلَة الكابتونِيَّة (ألكابتنيوريا):
يعتمد تشخيص مرض بِيلَة الكابتونِيَّة على عدة عوامل، تشمل:
- الأعراض: قد يشير وجود بعض الأعراض، مثل تلون البول باللون الداكن وألم المفاصل، إلى الإصابة بالمرض.
- التاريخ العائلي: وجود تاريخ عائلي مع مرض بِيلَة الكابتونِيَّة يُعدّ عامل خطر مهم.
- الفحوصات الجسدية: قد يُلاحظ الطبيب بعض العلامات الجسدية، مثل تغير لون الجلد أو وجود حصى الكلى، التي قد تُشير إلى الإصابة بالمرض.
- الفحوصات المخبرية: تُستخدم مجموعة من الفحوصات المخبرية لتشخيص بِيلَة الكابتونِيَّة، تشمل:
- تحليل البول: يُظهر تحليل البول وجود حمض الهوموجنتيسيك، وهو المادة الكيميائية التي تتراكم في الجسم في هذا المرض.
- فحص الدم: يُستخدم فحص الدم لقياس مستويات حمض الهوموجنتيسيك في الدم.
- اختبارات الجينات: تُستخدم اختبارات الجينات لتحديد وجود طفرة في جين HGD، المسؤول عن إنتاج إنزيم هيدروكسيلاز الهوموجنتيسيك.

مراحل التشخيص:
- الاشتباه بالمرض: قد يُشتبه الطبيب في الإصابة بِيلَة الكابتونِيَّة بناءً على الأعراض والتاريخ العائلي والفحوصات الجسدية.
- إجراء الفحوصات المخبرية: تُستخدم الفحوصات المخبرية لتأكيد أو استبعاد التشخيص.
- اختبارات الجينات: قد تُستخدم اختبارات الجينات لتأكيد وجود طفرة في جين HGD.
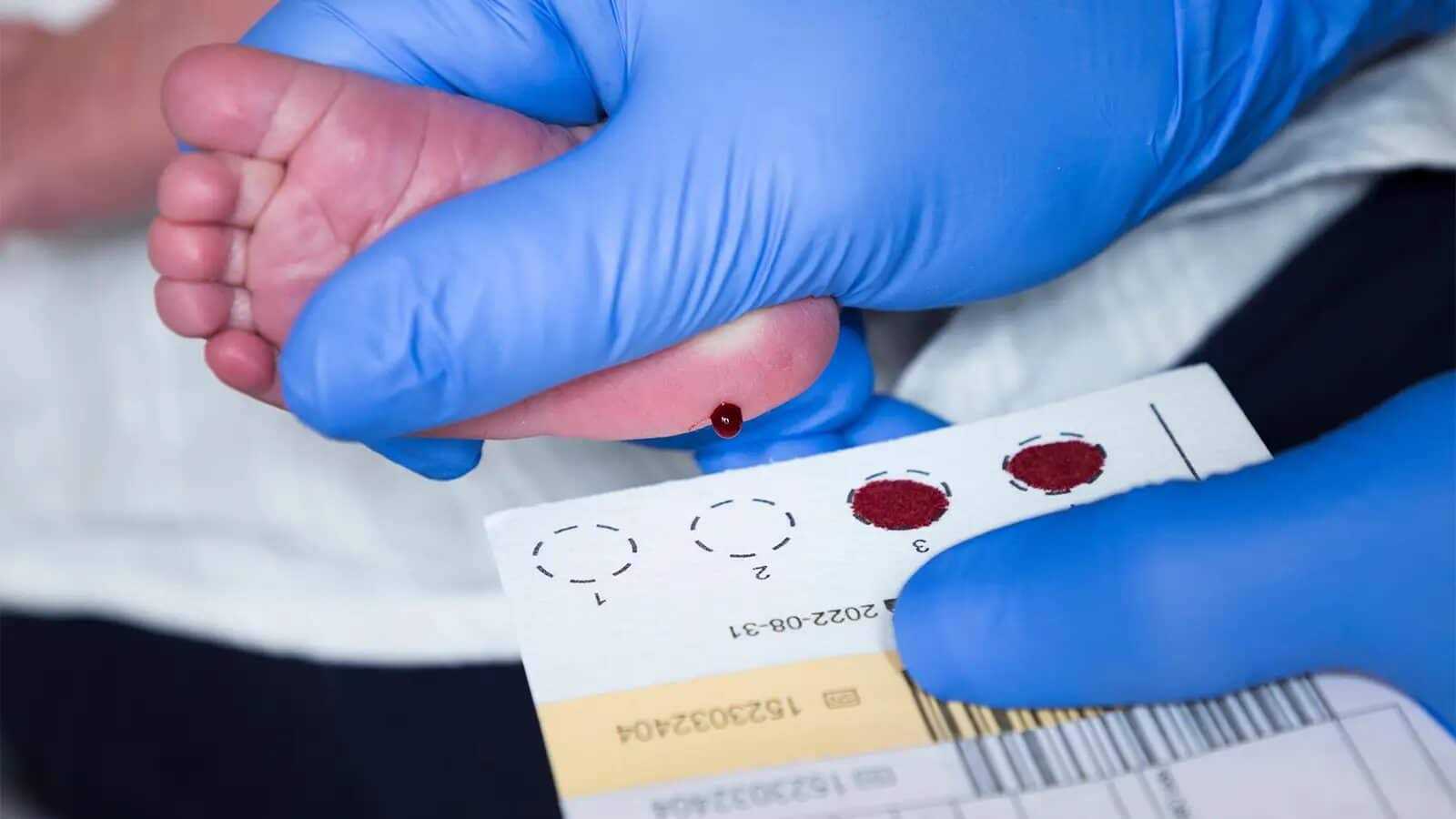
تشخيص حديثي الولادة:
- في بعض البلدان، يتمّ إجراء اختبارات فحص حديثي الولادة للكشف عن بِيلَة الكابتونِيَّة.
- يُساعد الكشف المبكر عن المرض في بدء العلاج في وقت مبكر، ممّا قد يُساعد على تحسين نوعية الحياة وتقليل خطر حدوث المضاعفات.
أمراض وراثية أخرى:
علاجات مرض بِيلَة الكابتونِيَّة (ألكابتونيوريا):
لا يوجد علاج شافٍ لبِيلَة الكابتونِيَّة، لكن تهدف العلاجات إلى إدارة الأعراض وتحسين نوعية الحياة. تشمل العلاجات ما يلي:
1. معالجة المضاعفات:
- تخفيف الألم: تُستخدم الأدوية لتخفيف ألم المفاصل، مثل مضادات الالتهابات غير الستيرويدية (NSAIDs) وأدوية مسكنات الألم الأخرى.
- جراحة استبدال المفاصل: قد تكون جراحة استبدال المفاصل ضرورية في بعض الحالات لعلاج تلف المفاصل المتقدم.
- معالجة حصى الكلى: قد تشمل علاج حصى الكلى شرب كميات كبيرة من السوائل، والأدوية لتفتيت الحصى، وإجراء جراحة لإزالة الحصى الكبيرة.
- معالجة تلف صمامات القلب: قد تشمل علاج تلف صمامات القلب إصلاح أو استبدال صمامات القلب.
- معالجة تلف الأعضاء الأخرى: قد تشمل علاج تلف الأعضاء الأخرى مثل الكبد والرئتين الأدوية والعلاجات الجراحية.
2. النيتسينين:
- هو دواء يُقلّل من إنتاج حمض الهوموجنتيسيك، ممّا قد يُؤدّي إلى تحسين الأعراض.
- يتمّ إعطاء النيتسينين عن طريق الوريد.
- قد يُسبّب النيتسينين بعض الآثار الجانبية، مثل الغثيان والقيء والحمى.
3. النظام الغذائي:
- يُنصح بتقليل تناول الأطعمة الغنية بالفينيل ألانين والتيروزين.
- قد يُساعد اتباع نظام غذائي خاص في تقليل تراكم حمض الهوموجنتيسيك في الجسم وتحسين الأعراض.
4. العلاج الجيني:
- لا يزال العلاج الجيني لمرض بِيلَة الكابتونِيَّة قيد البحث والتطوير.
- يهدف العلاج الجيني إلى إصلاح الجين المعيب أو إدخاله إلى الجسم لمنع تراكم حمض الهوموجنتيسيك.
مصادر ومراجع:
[1] MedlinePlus
[2] NCBI
[3] AKU society
سعدنا بزيارتك، جميع مقالات الموقع هي ملك موقع الأكاديمية بوست ولا يحق لأي شخص أو جهة استخدامها دون الإشارة إليها كمصدر. تعمل إدارة الموقع على إدارة عملية كتابة المحتوى العلمي دون تدخل مباشر في أسلوب الكاتب، مما يحمل الكاتب المسؤولية عن مدى دقة وسلامة ما يكتب.


التعليقات :